Entre as diversas classificações de choque que podem afetar o organismo humano, o choque hipovolêmico é um dos mais prevalentes e potencialmente fatais. Essa condição ocorre quando há uma redução crítica do volume sanguíneo circulante, o que compromete diretamente a capacidade do corpo de oxigenar tecidos e órgãos vitais.
Embora, em muitos casos, o diagnóstico seja evidente devido à presença de sinais clássicos como hipotensão, taquicardia e palidez, há situações em que o quadro se apresenta de forma mais sutil. Nesses cenários, existe o risco real de confusão com outros tipos de choque — como o distributivo ou o cardiogênico — ou até mesmo da condição não ser reconhecida a tempo, o que pode levar a consequências graves.
É justamente por isso que o conhecimento aprofundado sobre o choque hipovolêmico é essencial para os profissionais da área da saúde, especialmente para quem atua nas frentes de emergência, pronto atendimento e unidades críticas.
Pensando nisso, o Fórmula Enfermagem preparou este guia completo com tudo o que você precisa saber para identificar, compreender e atuar corretamente diante de um quadro de choque hipovolêmico. Ao longo deste artigo, você terá acesso a conteúdos atualizados, abordagens clínicas e dicas práticas que fazem a diferença na sua formação e no atendimento seguro ao paciente.
E se você deseja aprofundar ainda mais seus conhecimentos, te convidamos a acompanhar nossos conteúdos exclusivos também no canal do YouTube do Fórmula Enfermagem, onde descomplicamos temas complexos da rotina profissional com didática, clareza e embasamento científico.
Entendendo o Choque Hipovolêmico
O choque hipovolêmico é caracterizado por uma queda abrupta no volume de sangue circulante, o que compromete a perfusão tecidual e, por consequência, a oxigenação dos órgãos vitais. Essa perda de volume pode ocorrer por diferentes mecanismos, e reconhecer suas causas é essencial para uma resposta clínica eficaz.
Principais causas do choque hipovolêmico
1. Perdas Hemorrágicas
As perdas sanguíneas estão entre as causas mais comuns e graves. Elas podem ser:
- Externas, como em casos de traumas, cortes profundos, amputações ou sangramentos visíveis.
- Internas, frequentemente silenciosas, como em hemorragias digestivas, ruptura de aneurismas, hemotórax ou sangramentos ginecológicos.
2. Perdas não hemorrágicas
Embora menos evidentes, as perdas de fluidos sem sangue também podem induzir ao choque. Entre os principais exemplos, destacam-se:
- Vômitos e diarreias intensas, especialmente em pacientes pediátricos ou idosos.
- Diurese osmótica, comum em quadros de cetoacidose diabética ou uso excessivo de diuréticos.
- Terceiro espaço: ocorre quando o líquido do compartimento intravascular é deslocado para locais anormais, como cavidade abdominal (ascite), espaço pleural (derrame pleural), tecidos com edema generalizado ou queimaduras extensas.
Essas situações resultam em hipovolemia relativa ou absoluta, impactando negativamente a estabilidade hemodinâmica do paciente.
O impacto fisiológico: da hipóxia ao metabolismo anaeróbico
Quando a quantidade de sangue e líquidos no organismo se torna insuficiente para manter uma perfusão adequada, o corpo entra em alerta máximo. Os tecidos começam a sofrer com a falta de oxigênio, obrigando o organismo a migrar do metabolismo aeróbico (dependente de oxigênio) para o anaeróbico (sem oxigênio), um processo menos eficiente e mais tóxico.
Essa mudança leva ao acúmulo de ácido lático, queda do pH sanguíneo e agravamento progressivo do estado clínico do paciente. Por isso, reconhecer precocemente os sinais e intervir rapidamente pode ser decisivo.
A intervenção imediata: infusão de fluidos
Uma das principais estratégias terapêuticas no manejo do choque hipovolêmico é a reposição volêmica por meio da infusão de fluidos intravenosos. A escolha entre cristaloides, coloides ou sangue depende da gravidade da perda, da condição clínica do paciente e dos recursos disponíveis.
No Fórmula Enfermagem, reforçamos constantemente que uma conduta assertiva e segura só é possível com conhecimento aprofundado e prática contínua. Saber quando, como e quanto infundir pode ser a diferença entre estabilizar o quadro ou perder tempo precioso.
Compreendendo a Fisiopatologia do Choque Hipovolêmico
A fisiopatologia do choque hipovolêmico está diretamente relacionada à diminuição da volemia, isto é, à quantidade de sangue efetivamente circulante no sistema cardiovascular. Essa redução tem impacto imediato sobre o funcionamento do coração, especialmente sobre a pré-carga ventricular, que é um dos pilares da hemodinâmica.
O papel da pré-carga no ciclo cardíaco
Durante o ciclo cardíaco, a quantidade de sangue que retorna ao coração determina a pré-carga, definida como a tensão que se desenvolve na parede do ventrículo esquerdo (VE) imediatamente antes da contração. Quanto maior o volume de sangue retornando ao VE, maior será o estiramento das fibras musculares, e maior a energia gerada para ejetar o sangue.
Esse fenômeno é regulado pela Lei de Frank-Starling, que afirma que o coração bombeia mais sangue quanto mais ele é distendido durante o enchimento diastólico – desde que dentro de limites fisiológicos. Isso garante que o volume sistólico (quantidade de sangue ejetada a cada batimento) se ajuste à demanda circulatória do organismo.
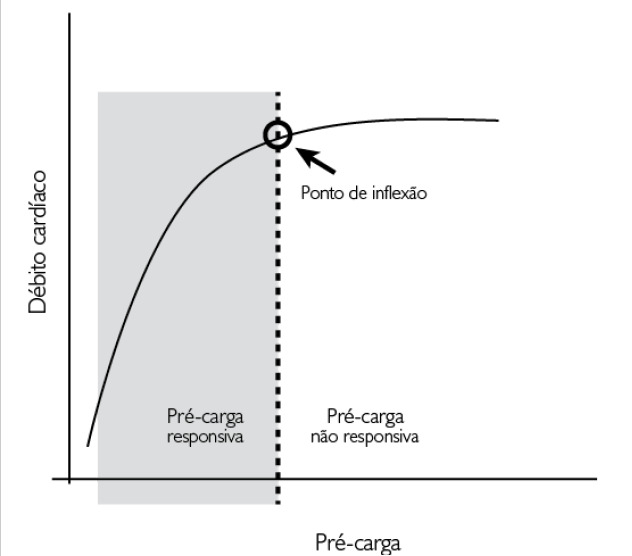
Hipovolemia e colapso hemodinâmico
Em casos de choque hipovolêmico, a quantidade de sangue disponível para preencher o coração é insuficiente. Isso resulta em:
- Redução da pré-carga
- Menor estiramento das fibras miocárdicas
- Queda do volume sistólico
- Redução do débito cardíaco
Com menos sangue sendo ejetado a cada batimento, os tecidos e órgãos vitais passam a receber menos oxigênio. Este quadro compromete o metabolismo celular e pode evoluir para disfunções múltiplas de órgãos se não houver intervenção rápida.
A importância da complacência ventricular
Outro fator relevante é a complacência ventricular, ou seja, a capacidade do ventrículo de se distender adequadamente durante o enchimento. Mesmo que algum volume de sangue ainda esteja presente, se o ventrículo não for complacente, a pré-carga também estará comprometida. Em pacientes idosos, hipertensos ou com insuficiência cardíaca, por exemplo, essa complacência pode estar reduzida, agravando os efeitos da hipovolemia.
A soma desses fatores culmina na hipoperfusão tecidual, o principal marco clínico do choque hipovolêmico. Esse estado leva a:
- Metabolismo anaeróbico
- Produção excessiva de ácido lático
- Acidose metabólica
- Progressão para choque refratário e falência orgânica
No Fórmula Enfermagem, reforçamos que compreender essas interações entre volemia, pré-carga, débito cardíaco e perfusão é crucial para detectar precocemente o choque hipovolêmico e agir com precisão nas intervenções. Um profissional bem treinado é aquele que entende o que está por trás dos sinais clínicos, indo além do protocolo e agindo com base no raciocínio fisiológico. Sendo assim, se você ainda tiver dúvidas sobre esse tema, pergunte à nossa Inteligência Artificial que responde tudo de Enfermagem. Para utilizar, basta clicar no ícone da Fernanda, a nossa IA.
Respondendo ao Desafio da Má Perfusão Tecidual no Choque Hipovolêmico
Diante de um quadro de choque hipovolêmico, o organismo humano lança mão de mecanismos fisiológicos sofisticados com o objetivo de preservar a vida. A má perfusão tecidual, caracterizada pela redução do suprimento de oxigênio e nutrientes às células, desencadeia uma resposta compensatória imediata, coordenada principalmente pelo sistema nervoso simpático.
Como o corpo tenta manter a perfusão?
Ao detectar a queda na volemia e na pressão arterial, sensores barorreceptores localizados na aorta e nas carótidas enviam sinais ao sistema nervoso central. Isso leva à ativação do sistema simpático, resultando em três respostas principais:
1. Contração das Arteríolas (Vasoconstrição Arteriolar)
A vasoconstrição das arteríolas tem como objetivo aumentar a resistência vascular periférica, um esforço para manter a pressão arterial e priorizar a perfusão dos órgãos vitais, como o coração, cérebro e rins. Essa redistribuição do fluxo é crucial para manter as funções essenciais do organismo.
2. Contração das Veias (Vasoconstrição Venosa)
Ao mesmo tempo, ocorre a vasoconstrição venosa, responsável por aumentar o retorno venoso ao coração. Com mais sangue retornando às câmaras cardíacas, a pré-carga é potencializada, o que favorece a manutenção do débito cardíaco mesmo diante da hipovolemia.
3. Estímulo Cardíaco (Resposta Cronotrópica e Inotrópica)
O coração responde à ativação simpática com taquicardia (aumento da frequência cardíaca) e aumento da contratilidade miocárdica. Essa resposta dupla visa garantir que o volume sistólico e o débito cardíaco se mantenham em níveis compatíveis com a demanda metabólica dos tecidos.
A resposta compensatória é suficiente?
Nos estágios iniciais do choque hipovolêmico leve a moderado, essa resposta do sistema simpático pode mascarar os sinais clínicos mais evidentes, dificultando o diagnóstico imediato. No entanto, sem a correção da causa da hipovolemia, esses mecanismos compensatórios se esgotam, e o quadro evolui para hipoperfusão irreversível, culminando em falência de múltiplos órgãos.
Importância para a prática clínica
Para os profissionais de enfermagem, reconhecer essa resposta fisiológica ao choque hipovolêmico é essencial para interpretar sinais como taquicardia, palidez, extremidades frias e queda da pressão arterial. Esses dados orientam intervenções imediatas como reposição volêmica e monitoramento hemodinâmico contínuo.
No canal do Fórmula Enfermagem no YouTube, esse e outros temas são discutidos de forma visual e aprofundada. Os profissionais que acompanham o canal conseguem aplicar esses conceitos com maior segurança e embasamento teórico na prática clínica, especialmente em emergências e atendimentos pré-hospitalares.
Portanto, não deixe de se inscrever no canal e ampliar sua compreensão sobre o choque hipovolêmico e suas implicações hemodinâmicas. Estudar os mecanismos fisiológicos é o primeiro passo para oferecer um cuidado mais eficaz e salvar vidas.
Identificando os Sinais do Choque Hipovolêmico: Uma Abordagem Clínica e Laboratorial
Reconhecer precocemente os sinais do choque hipovolêmico é essencial para garantir uma intervenção eficaz e aumentar as chances de sobrevivência do paciente. No entanto, por se tratar de uma condição originada na hipoperfusão sistêmica, os sintomas nem sempre se apresentam de forma específica ou evidente nas fases iniciais.
Avaliação Clínica: História e Exame Físico
O diagnóstico começa com uma anamnese bem conduzida. Identificar episódios prévios de sangramentos, perdas gastrointestinais, vômitos, diarreias intensas ou eventos traumáticos é essencial para levantar suspeitas clínicas de choque hipovolêmico.
Na sequência, a avaliação física oferece sinais importantes:
- Alteração do nível de consciência: o paciente pode apresentar sonolência, confusão ou agitação, especialmente em fases avançadas do quadro.
- Oligúria ou anúria: a produção de urina diminui drasticamente como consequência direta da hipoperfusão renal.
- Pele fria, pálida e pegajosa: resultado da vasoconstrição periférica, um dos mecanismos de compensação do organismo.
- Cansaço extremo (astenia): a redução da oxigenação celular compromete a função muscular e neurológica.
- Taquicardia e taquipneia: o aumento da frequência cardíaca e respiratória são respostas do corpo para tentar manter o débito cardíaco e oxigenação.
- Pulso periférico fraco e filiforme: consequência da baixa volemia e do estreitamento dos vasos periféricos.
Avaliação Laboratorial: O que os exames revelam?
A análise laboratorial fornece dados que ajudam a complementar o diagnóstico clínico do choque hipovolêmico:
- Acidose metabólica: ocorre pela produção excessiva de ácido lático, consequência do metabolismo anaeróbico instaurado pela má perfusão tecidual.
- Azotemia: níveis elevados de ureia e creatinina indicam dano renal agudo, especialmente em fases avançadas do choque.
- Densidade urinária e osmolalidade aumentadas: sinais de concentração urinária devido à retenção de água pelos rins.
- Hemoconcentração (em choques com perda de plasma ou líquidos): aumento do hematócrito pode ser observado em algumas situações específicas.
A Hipotensão como Sinal Tardio
Um aspecto frequentemente negligenciado na avaliação do choque hipovolêmico é o entendimento de que a hipotensão arterial é um sinal tardio. Isso ocorre porque o corpo possui mecanismos compensatórios eficazes, como a vasoconstrição e o aumento da frequência cardíaca, que mantêm a pressão arterial em níveis aparentemente normais por um período significativo.
Assim, a presença de pressão arterial baixa deve ser interpretada como um alerta crítico: significa que a compensação falhou e o paciente está em uma fase avançada do choque, necessitando de intervenção imediata.
Identificar precocemente os sinais clínicos e laboratoriais do choque hipovolêmico é uma competência vital para enfermeiros e demais profissionais da saúde, especialmente em ambientes de urgência e emergência. O acompanhamento cuidadoso do paciente e o entendimento da fisiopatologia da hipoperfusão tecidual possibilitam decisões clínicas mais seguras e assertivas.
No Fórmula Enfermagem, essa abordagem completa é reforçada tanto aqui no blog quanto no canal do YouTube, com vídeos explicativos, simulações clínicas e casos comentados. Aprofundar-se nesses conteúdos é um passo essencial para quem deseja prestar um cuidado de excelência em situações críticas.
Desvendando o Choque Hemorrágico: Reconhecimento Rápido Salva Vidas
O choque hemorrágico representa uma das formas mais graves e frequentes de choque hipovolêmico. Caracteriza-se pela perda significativa de sangue, com redução no número de hemácias circulantes e consequente hipoperfusão tecidual. Dentro dos atendimentos de urgência e emergência, ele é reconhecido como a principal causa evitável de morte, especialmente em contextos de trauma.
O que é o Choque Hemorrágico?
De forma objetiva, o choque hemorrágico ocorre quando há uma perda aguda de volume sanguíneo, resultando na incapacidade do sistema cardiovascular de garantir a perfusão adequada dos tecidos e órgãos vitais. Como envolve a perda de componentes celulares do sangue (especialmente hemácias), há queda na capacidade de transporte de oxigênio, agravando ainda mais o quadro.
Áreas com Maior Potencial de Hemorragia
Diante de um trauma ou suspeita de sangramento, a avaliação física detalhada deve concentrar-se em regiões com maior possibilidade de acúmulo de sangue:
- Tórax
- Abdome
- Pelve
- Retroperitônio
- Extremidades (fraturas longas)
Investigações adicionais, como exames de imagem (FAST, tomografia, radiografia) e hemograma, auxiliam na identificação da origem da hemorragia e no monitoramento da volemia.
Sinais Clínicos e Evolução do Quadro
A manifestação clínica do choque hemorrágico varia conforme o volume de sangue perdido. Os principais sinais incluem:
- Taquicardia progressiva
- Hipotensão (sinal tardio)
- Pulso periférico fraco
- Pele fria, pegajosa e pálida
- Rebaixamento do nível de consciência
- Taquipneia
- Redução do débito urinário
Esses sinais devem ser interpretados em conjunto, considerando a história clínica e o cenário do paciente (trauma, cirurgia, sangramento digestivo etc.).
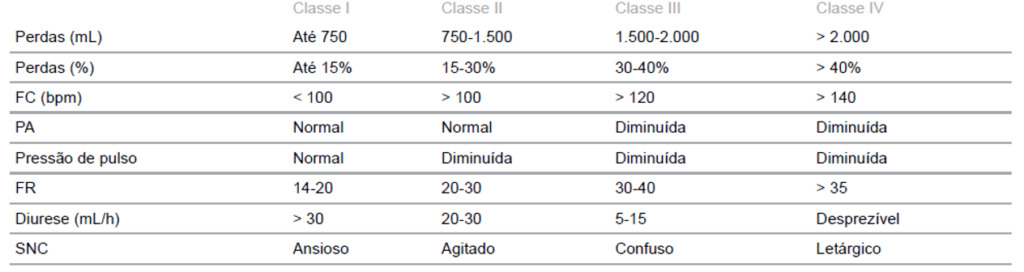
Classificação do Choque Hemorrágico
Uma das ferramentas mais utilizadas para guiar o raciocínio clínico é a classificação do choque hemorrágico, que divide a condição em quatro classes, baseando-se na quantidade estimada de sangue perdido e na resposta fisiológica do organismo.
A seguir, uma síntese das quatro classes:
Atenção: A hipotensão arterial é observada principalmente nas classes III e IV, ou seja, é um sinal tardio. Esperar pela queda da pressão arterial para iniciar tratamento é um erro grave. A taquicardia, a ansiedade e o estado mental alterado surgem antes e devem ser valorizados.
Por que a Classificação é Importante?
Embora a classificação do choque hemorrágico seja uma ferramenta didática útil, ela não deve retardar o início das intervenções. Muitos pacientes não apresentam todos os sinais esperados para uma determinada classe. Por isso, aguardar que o quadro se encaixe perfeitamente em uma categoria pode ser fatal.
O profissional de enfermagem deve atuar com julgamento clínico aguçado, avaliando a situação como um todo. Quando o tempo é curto e a vida está em risco, agir com rapidez pode salvar vidas.
Intervenções e Abordagem da Equipe de Enfermagem
Diante de um paciente com suspeita de choque hemorrágico, a equipe de enfermagem deve seguir condutas bem definidas:
- Monitorar sinais vitais constantemente
- Manter acesso venoso calibroso
- Iniciar reposição volêmica conforme protocolo
- Preparar o paciente para exames de imagem
- Coletar exames laboratoriais
- Observar débito urinário com rigor
Além disso, é papel da enfermagem comunicar rapidamente qualquer alteração no quadro do paciente e colaborar com a equipe multidisciplinar na tomada de decisões.
O choque hemorrágico, apesar de ser potencialmente letal, é também altamente tratável se identificado precocemente. A classificação por classes ajuda a dimensionar a gravidade, mas não substitui a avaliação clínica contínua. No Fórmula Enfermagem, reforçamos o papel decisivo da enfermagem na identificação de sinais precoces, monitoramento rigoroso e ação coordenada, elementos-chave para o sucesso no atendimento de urgência.
Para aprofundar seus conhecimentos, acesse os conteúdos exclusivos do nosso canal no YouTube. Lá você encontra videoaulas, simulações clínicas e dicas de ouro para provas de concursos e para o dia a dia da assistência.
Tratamento do Choque Hemorrágico: Estratégias Essenciais para Enfermagem
O tratamento do choque hemorrágico é uma urgência que requer ação rápida e coordenada, com foco na restauração do volume circulante e no controle imediato da fonte de sangramento. O sucesso da intervenção depende do reconhecimento precoce, da aplicação correta dos protocolos e do papel ativo da equipe de enfermagem.
Reposição Volêmica: Primeira Medida Salvadora
O passo inicial no tratamento do choque hipovolêmico hemorrágico é a reposição de fluidos, com o objetivo de restaurar a pré-carga ventricular e, assim, otimizar o débito cardíaco.
A infusão de líquidos tem três objetivos principais:
- ✅ Restabelecer o metabolismo aeróbico, revertendo o estado de hipóxia celular;
- ✅ Corrigir a hipovolemia, ou seja, o déficit do volume sanguíneo circulante;
- ✅ Aumentar a pré-carga, melhorando o enchimento ventricular e a perfusão tecidual.
Essa etapa é especialmente crítica nas primeiras horas do atendimento, quando os sinais clínicos ainda estão sendo compensados e a pressão arterial pode estar normal.
Que Tipo de Fluido Utilizar?
Então, de modo geral, os cristaloides isotônicos (como o Ringer Lactato e o Soro Fisiológico 0,9%) são os mais utilizados na primeira abordagem. Porém, é necessário cautela com o volume administrado, especialmente em pacientes com múltiplos traumas.
⚠️ A infusão excessiva de cristaloides pode:
- Aumentar a pressão hidrostática e intensificar o sangramento;
- Agravar a hemodiluição, comprometendo a coagulação;
- Levar à coagulopatia induzida por ressuscitação, elevando o risco de mortalidade.
Papel dos Hemoderivados e Hemocomponentes
Apesar dos cristaloides serem acessíveis e rápidos de administrar, a reposição de sangue e seus componentes é indispensável para restabelecer a capacidade de transporte de oxigênio.
São indicados:
- Concentrado de hemácias – para restaurar o transporte de oxigênio.
- Plasma fresco congelado – para repor fatores da coagulação.
- Concentrado de plaquetas – em casos de trombocitopenia ou sangramento ativo.
A proporção ideal da transfusão (protocolo 1:1:1 – hemácias, plasma e plaquetas) vem sendo cada vez mais utilizada em pacientes com hemorragia maciça.
Controle da Hemorragia: A Causa Deve Ser Tratada
A reposição volêmica isolada não resolve o problema. A equipe deve atuar de forma rápida para identificar e conter a fonte do sangramento, que pode exigir:
- 🩺 Intervenções cirúrgicas (laparotomia, toracotomia, fixação de fraturas)
- 🩺 Embolização por radiologia intervencionista
- 🩺 Compressão externa (curativos compressivos ou torniquetes)
Além disso, deve-se monitorar e corrigir rapidamente complicações associadas ao choque:
- Acidose metabólica
- Hipotermia
- Distúrbios da coagulação (coagulopatia)
Essas três condições, conhecidas como a “tríade letal”, formam um ciclo que aumenta drasticamente a mortalidade e deve ser interrompido o quanto antes.
Administração de Fatores Hemostáticos
Pacientes politraumatizados e com sangramentos ativos podem se beneficiar da administração de agentes hemostáticos, como:
- Ácido tranexâmico – reduz a fibrinólise precoce.
- Fatores de coagulação concentrados – em centros especializados.
A administração precoce desses recursos, dentro das primeiras 3 horas após o trauma, reduz comprovadamente a mortalidade.
O Papel Estratégico da Enfermagem no Choque Hemorrágico
A equipe de enfermagem tem papel fundamental no manejo do paciente com choque hemorrágico, desde o pré-hospitalar até o ambiente hospitalar.
As atribuições incluem:
- 🚨 Monitorar sinais vitais de forma contínua (PA, FC, FR, temperatura, perfusão periférica)
- 🚨 Avaliar o estado neurológico (nível de consciência)
- 🚨 Observar débito urinário (indicador de perfusão renal)
- 🚨 Manter acesso venoso calibroso (idealmente dois acessos periféricos com jelco 14 ou 16)
- 🚨 Preparar e administrar fluidos e hemoderivados
- 🚨 Registrar e comunicar prontamente alterações no estado clínico
Além disso, o técnico ou enfermeiro precisa estar preparado para atuar de forma proativa e em equipe, reconhecendo sinais precoces de deterioração e contribuindo na tomada de decisões rápidas.
Assim sendo, o tratamento do choque hemorrágico exige muito mais do que apenas repor o sangue perdido. Envolve entendimento fisiológico, raciocínio clínico, ação imediata e integração da equipe multiprofissional. Portanto, para os profissionais da enfermagem, estar capacitado para reconhecer sinais precoces, atuar de forma eficaz na reposição volêmica e colaborar com o controle da hemorragia é um diferencial que salva vidas.
Escolha do Fluido: Cristaloides vs. Coloides
Entretanto, ao se deparar com a necessidade de expansão volêmica, os profissionais da saúde têm como principais opções os cristaloides e os coloides. Sendo assim, a escolha correta necessita de uma avaliação minuciosa do hematócrito em combinação com o fluido que proporcionará a otimização do transporte de oxigênio.
Cristaloides
No grupo dos cristaloides, a maioria é hiperosmótica se comparada ao plasma sanguíneo. Uma exceção notável é o Ringer-lactato, que possui uma característica levemente hiposmótica.
Os cristaloides isotônicos se distribuem entre os compartimentos intravascular e intersticial, seguindo a proporção 3:1, ou seja, para cada litro de sangue perdido, são necessários três litros de cristaloide. Por sua breve permanência intravascular, o uso de cristaloides frequentemente demanda volumes substanciais, podendo resultar em edema periférico, embora este não tenha demonstrado impacto negativo direto na perfusão periférica.
Coloides
Os coloides, por sua vez, apresentam uma variedade em termos clínicos. Os mais recorrentes são os à base de amido e de albumina.
O amido destaca-se por sua composição que potencializa sua permanência intravascular, elevando a capacidade de expansão do volume sanguíneo. Contudo, é crucial reconhecer que essa retenção pode levar a complicações como coagulopatia e disfunções renais.
A albumina, uma proteína endógena do plasma, pode ser ofertada em soluções hipertônicas (20%) ou isotônicas (5%). A solução isotônica pode promover uma expansão intravascular de aproximadamente 500 a 1000mL por litro administrado, enquanto a hipertônica pode expandir de 4 a 5 vezes o volume infundido.
O debate sobre o emprego de cristaloides em contraposição aos coloides é uma discussão longeva na medicina intensiva. No entanto, até o momento, não há evidências concretas que apontem superioridade entre eles em termos de reestabelecimento da perfusão tecidual.
Finalmente, diante da gravidade e da rapidez com que o choque hipovolêmico, especialmente em sua forma hemorrágica, pode evoluir, é essencial que os profissionais de enfermagem estejam preparados para identificar precocemente os sinais clínicos, compreender os mecanismos fisiopatológicos envolvidos e aplicar as condutas adequadas com agilidade e precisão.
Porque dominar o Protocolo XABCDE?
Dominar o protocolo XABCDE, reconhecer padrões de má perfusão, interpretar os sinais laboratoriais e saber atuar na reposição volêmica são competências indispensáveis para garantir melhores desfechos ao paciente. A tomada de decisão informada, baseada em evidências, aliada à atuação em equipe multiprofissional, pode representar a diferença entre a vida e a morte em cenários críticos.
Neste contexto, a enfermagem exerce um papel estratégico, não apenas na execução técnica das intervenções, mas também na avaliação contínua, na comunicação eficaz com a equipe e na humanização do cuidado.
O conhecimento técnico-científico, aliado ao raciocínio clínico e à prática baseada em protocolos, fortalece a atuação da enfermagem frente aos desafios impostos pelo choque hipovolêmico. E, sobretudo, reafirma a importância de atualização constante e educação continuada como pilares para salvar vidas.
Referências
- AZEVEDO, Luciano César Pontes de; TANIGUCHI, Leandro Utino; LADEIRA, José Paulo; MARTINS, Herlon Saraiva;
- VELASCO, Irineu Tadeu. Medicina intensiva: abordagem prática. [S.l: s.n.], 2018.
- AMERICAN COLLEGE OF SURGIONS COMMITTEE ON TRAUMA. Advanced Trauma Life Suport – ATLS. 9 ed., 2014.